
Herzschwäche – was ist das?
Wie funktioniert unser Herz?
Die Erkrankung Herzschwäche ist verständlicher, wenn Sie die Abläufe in einem Körper mit einem gesunden Herzen kennen.
Das Herz liegt ungefähr in der Mitte des Brustkorbs, schräg links hinter dem Brustbein. Es ist etwa faustgroß. Als hohles Organ ist es mit besonders starken Muskelwänden ausgestattet, damit es seine Arbeit als Pumpe erfüllen kann. Der Herzmuskel zieht sich automatisch zusammen. Mit jedem Herzschlag werden beim Erwachsenen etwa 80 Milliliter Blut aus dem Inneren des Herzens in den Körper gepresst. Dies geschieht etwa 70-mal in der Minute. Aus diesen beiden Werten kann man das sogenannte Herzzeitvolumen (kurz: HZV) errechnen. Es besagt, wie viel Blut das Herz innerhalb einer Minute in den Körper pumpt. In Ruhe sind das bei einem gesunden Herzen etwa 5 Liter pro Minute. Bei körperlicher Anstrengung kann das Herzzeitvolumen auf bis zu 20 Liter pro Minute ansteigen.
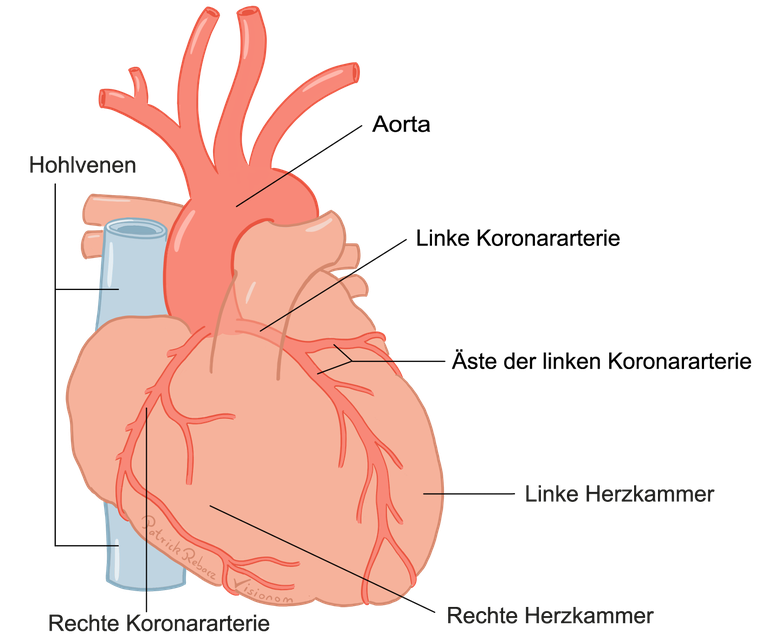
Diese enorme Arbeitsleistung kann der Herzmuskel nur erbringen, wenn er selbst gut mit Blut versorgt wird. Dafür sind eigene Gefäße zuständig, die den Herzmuskel kranzförmig umfassen. Sie werden Herzkranzgefäße oder Koronararterien genannt. Diese Gefäße versorgen den Herzmuskel mit Sauerstoff und Nährstoffen.
Abbildung 1: Die Herzkranzgefäße
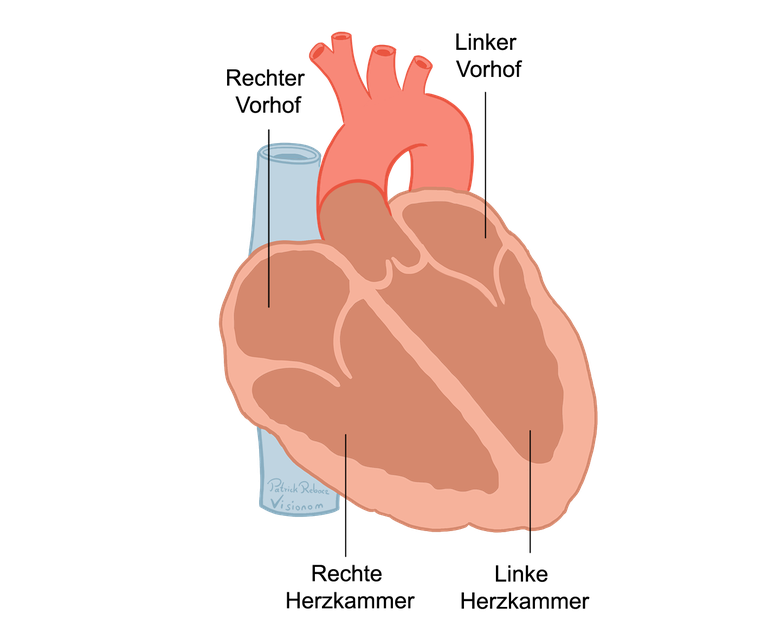
Das Herz ist das Zentrum des Blutkreislaufs. Es hat die Aufgabe, Blut durch die großen Blutgefäße (Arterien) in den Körper zu pumpen. Dieses Blut enthält viel Sauerstoff und Nährstoffe. Die Stoffe werden von den Zellen der Gewebe und Organe aufgenommen und verbraucht. Das nunmehr sauerstoffarme und stattdessen mit Kohlendioxid (CO2) und anderen Abfallstoffen beladene Blut ist dunkler gefärbt und gelangt durch andere Blutgefäße (Venen) zurück zum Herzen.
Das Herz besteht aus zwei Hälften, die beide als voneinander unabhängige Pumpen arbeiten. Die rechte und die linke Hälfte setzen sich je aus einem Vorhof und einer Herzkammer zusammen. Insgesamt sind es vier Hohlräume. Die rechte Herzhälfte erhält das sauerstoffarme Blut durch die großen Venen und pumpt es durch eine Schlagader in die Lunge. Die linke Herzhälfte sammelt das sauerstoffreiche Blut, das aus der Lunge kommt, und pumpt es durch die Hauptschlagader (Aorta) in den Körper.
Wie häufig ist Herzschwäche?
In Deutschland gehört die Herzschwäche zu den Volkskrankheiten. Bei jungen Menschen tritt Herzschwäche nur selten auf. Die Häufigkeit der Erkrankung steigt mit zunehmendem Alter. Ab einem Alter von 60 Jahren kommt Herzschwäche häufiger vor. Etwa jeder fünfte der über 75-Jährigen in Deutschland ist betroffen. Hierzulande zählt die Herzschwäche zu den häufigsten Todesursachen.
Wenn sich die Herzschwäche plötzlich verschlechtert, müssen Betroffene in einem Krankenhaus behandelt werden. Das kann im Verlauf der Erkrankung mehrfach vorkommen. Laut Daten von Krankenkassen erhält ungefähr jeder zweite Mensch mit Herzschwäche einmal im Jahr eine Behandlung im Krankenhaus, weil die Krankheit fortschreitet oder aufgrund von Begleit-Erkrankungen.
Was passiert bei einer Herzschwäche?
Eine Herzschwäche liegt vor, wenn das Herz nicht ausreichend Blut pumpt. Dadurch ist der Körper schlechter mit Sauerstoff und Nährstoffen versorgt. Das kann sich durch Beschwerden wie allgemeine Müdigkeit und verminderte Belastbarkeit äußern.
Je schwerer das Herz geschädigt ist, desto geringer ist das Herzzeitvolumen. Das bedeutet, in einer Minute fließen weniger Liter Blut durch den Kreislauf als bei einem gesunden Herzen. Dieser Wert ist also ein Maß dafür, wie ausgeprägt die Herzschwäche ist. Da der Körper mehrere Möglichkeiten hat, dem entgegenzusteuern, merkt man zu Beginn oft nichts davon.
Schlimmstenfalls kann der Körper die verminderte Leistung des Herzens nicht mehr ausgleichen. Dann treten starke Beschwerden auf, die lebensgefährlich sein können. Fachleute sprechen von einer akuten Dekompensation. Es kommt zu einer Entgleisung beziehungsweise einer plötzlichen Verschlechterung (siehe Kapitel Einen Notfall erkennen).
Wie verändert sich das Herz?
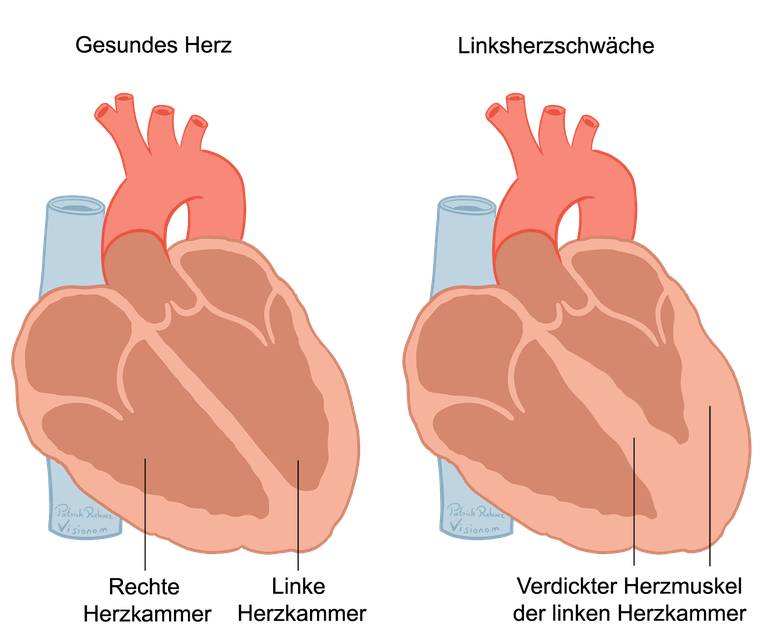
Bei einer Herzschwäche muss das Herz dauerhaft mehr leisten als normalerweise. Etwa bei hohem Blutdruck muss es ständig gegen den höheren Widerstand arbeiten. Dadurch verdickt sich der Herzmuskel, vor allem der Muskel der linken Herzkammer. Insgesamt vergrößert sich das Herz bei einer Herzschwäche und der Herzmuskel wird geschädigt.
Abbildung 3: Vergleich gesundes und krankes Herz
Anzeichen und Beschwerden
Anzeichen einer Herzschwäche können sein:
-
allgemeine Müdigkeit und Erschöpfung;
-
man ist wenig belastbar;
-
Atemnot;
-
trockener Husten, insbesondere nachts;
-
Wasser lagert sich im Körper ein, zum Beispiel in den Knöcheln oder Beinen.
Wenn sich im Körper Wasser einlagert, können die Socken einschnüren oder der Hosenbund kann enger werden, obwohl Betroffene nicht mehr essen als zuvor. Auch an anderen Stellen kann sich Wasser ansammeln, etwa im Genitalbereich. Es kommt vor, dass Betroffene schon bei leichten Tätigkeiten Luftnot verspüren. Diese ist in vielen Fällen nicht bedrohlich und lässt sich oft gut behandeln. Der trockene Husten wird häufig als Asthma, Bronchitis oder Nebenwirkung von Blutdruck-Tabletten fehlgedeutet. Außerdem können nächtlicher Harndrang, Übelkeit, Herzklopfen oder Schwindel-Anfälle auftreten. Bei manchen Erkrankten tritt nur eines dieser Zeichen auf, bei anderen mehrere.
Wie sehr die Erkrankten durch eine Herzschwäche beeinträchtigt sind, ist unterschiedlich. Manche Betroffene haben selten Beschwerden. Sie verspüren diese zum Beispiel nur bei anstrengenden körperlichen Tätigkeiten wie Treppensteigen. Andere müssen dauerhaft mit starken Einschränkungen leben. Je nach Tagesform können die Beschwerden schwanken und sich im Krankheitsverlauf verändern.
Betroffene im höheren Lebensalter haben manchmal weniger typische Beschwerden, als die beschriebenen. Es kann sein, dass sie allgemein schwach und in körperlich schlechter Verfassung sind. Des Weiteren stürzen sie häufig oder haben Gedächtnisprobleme.
Wenn über längere Zeit Krankheitszeichen unverändert bestehen oder sogar zunehmen, könnte die Ursache eine Herzschwäche sein. Fachleute empfehlen Ihnen, sich ärztlich untersuchen zu lassen. Nicht immer ist eine Herzschwäche die Ursache. Manchmal sind die Beschwerden auch altersbedingt erklärbar.
Schweregrade einer Herzschwäche
Fachleute teilen die Erkrankung in vier Schweregrade ein. International gilt die Empfehlung der "New York Heart Association" – kurz: NYHA. Die Einteilung in NYHA-Stadien richtet sich danach, wie gut Sie körperlich belastbar sind. Wichtig ist die Frage, bei welchen Tätigkeiten Sie Beschwerden bekommen.
Tabelle 1: Einteilung der Herzschwäche
|
NYHA I |
Schweregrad 1: ohne Beschwerden Betroffene sind normal belastbar und leistungsfähig. Sie merken die Erkrankung nicht. Medizinische Untersuchungen zeigen eine Herzschwäche. |
 |
|---|---|---|
|
NYHA II |
Schweregrad 2: leicht In Ruhe oder bei geringer Anstrengung haben Betroffene keine Beschwerden. Bei stärkeren körperlichen Anstrengungen, wie etwa Bergaufgehen oder Treppensteigen, treten Erschöpfung, unregelmäßiger Herzschlag, Luftnot oder Brustschmerzen auf. |
 |
|
NYHA III |
Schweregrad 3: mittelschwer In Ruhe haben Betroffene keine Beschwerden. Bei geringer Anstrengung, wie etwa spazieren gehen oder leichten Tätigkeiten im Haushalt, treten Erschöpfung, unregelmäßiger Herzschlag, Luftnot oder Brustschmerzen auf. |
 |
|
NYHA IV |
Schweregrad 4: schwer Selbst in Ruhe bestehen Beschwerden. Betroffene können das Bett kaum verlassen. |
 |
|
Die Leitlinie empfiehlt: |
|---|
|
Bei Menschen mit Herzschwäche soll nach Meinung der Expertengruppe der NYHA-Schweregrad bestimmt und für alle an der Behandlung Beteiligten einsehbar festgehalten werden. |
Es ist möglich, dass sich der Schweregrad Ihrer Herzschwäche mehrfach verändert. Schreitet die Krankheit fort, verschlechtert sich der Schweregrad. Werden Sie durch die Behandlung wieder leistungsfähiger, so bessert sich entsprechend auch der Schweregrad. Das Herz ist aber weiterhin krankhaft verändert. Je nach Schweregrad werden verschiedene Behandlungen empfohlen. Mehr dazu im Kapitel Herzschwäche behandeln.
Formen einer Herzschwäche
Es gibt mehrere Möglichkeiten, die Erkrankung Herzschwäche einzuteilen. Fachleute unterscheiden unter anderem danach, wie gut das Herz noch pumpen kann.
Herzschwäche mit verminderter Pumpfunktion
Bei dieser Form der Herzschwäche pumpt das Herz nicht mehr kräftig genug. Es kommt zu wenig Blut in den Körper. Zudem staut sich das restliche Blut in der Lunge und in anderen Organen.
Normalerweise enthält die linke Herzkammer etwa 140 Milliliter Blut. Mit jedem Herzschlag gelangen ungefähr 80 Milliliter Blut in den Körper. Das heißt, mehr als die Hälfte des Blutes, das sich in der Herzkammer befindet, wird bei jedem Herzschlag herausgepumpt. Diese "Auswurf-Menge" liegt bei Gesunden also über 50 Prozent. Das Fachwort ist Auswurf-Fraktion oder Ejektions-Fraktion. Die genaue Menge hängt unter anderem vom Alter und von der körperlichen Belastung ab. 100 Prozent erreicht sie nicht; es bleibt stets etwas Blut im Herzen zurück. Liegt diese Auswurf-Menge unter 40 Prozent, sprechen Fachleute von einer Herzschwäche mit reduzierter Pumpfunktion (kurz: HFrEF). Statt etwa 80 Milliliter werden dann also weniger als 56 Milliliter in den Körper gepumpt.
Die Auswurf-Fraktion der linken Herzkammer wird in ärztlichen Befunden meist wie folgt dargestellt: LVEF = X%. LVEF steht für links-ventrikuläre Ejektions-Fraktion.
Männer sind von dieser Form der Herzschwäche häufiger betroffen als Frauen. Das Überleben hat sich in den letzten Jahrzehnten verbessert aufgrund guter Behandlungsmöglichkeiten. Mehr dazu im Kapitel Herzschwäche behandeln.
|
Hinweis |
|---|
|
Liegt die Auswurf-Menge des Herzens zwischen 40 und 49 Prozent, sprechen Fachleute von einer Herzschwäche mit mäßig verminderter Pumpfunktion (kurz: HFmrEF). Die Datenlage zu dieser Form der Herzschwäche ist unzureichend. Die Expertengruppe rät dazu, diese Krankheit eher wie eine Herzschwäche mit verminderter Pumpfunktion zu behandeln – vor allem, wenn Beschwerden vorliegen. |
Herzschwäche mit erhaltener Pumpfunktion
Manchmal pumpt das Herz trotz einer Herzschwäche noch kräftig, aber es füllt sich nicht mehr ausreichend mit Blut. Das nennt man diastolische Herzinsuffizienz oder Herzschwäche mit erhaltener Pumpfunktion. Die Abkürzung dafür heißt HFpEF. Sie leitet sich von dem englischen Begriff Heart Failure with preserved Ejection Fraction ab. Weil das Herz dann trotz erhaltener Pumpkraft zu wenig Blut in den Körper leitet, kommt es zu Atemnot; es kann sich auch Wasser in den Beinen oder in der Lunge ansammeln.
Man nimmt an, dass vorhergegangene oder andere bereits bestehende Erkrankungen die Ursache sind, zum Beispiel Bluthochdruck, Herzinfarkt, Diabetes, eine dauerhafte Lungenerkrankung oder ein Herzklappenfehler. Bluthochdruck kann dafür sorgen, dass sich die Herzwand verdickt und die Herzkammer sich nicht mehr entspannen kann. Entzündungen oder vernarbtes Herzgewebe können auch verhindern, dass die Herzkammer sich weit genug ausdehnt, um ausreichend Blut aufnehmen zu können.
Etwa die Hälfte aller Menschen mit Herzschwäche ist davon betroffen. Diese krankhafte Veränderung des Herzens lässt sich nicht rückgängig machen. Derzeit gibt es keine wirksamen Medikamente gegen das Fortschreiten dieser Form der Herzschwäche. Welche anderen Behandlungen möglich sind, erfahren Sie im Kapitel Herzschwäche behandeln.
Risikofaktoren für eine Herzschwäche
Verschiedene Umstände können eine Herzschwäche begünstigen. Meist sind also mehrere Ursachen dafür verantwortlich, dass die Erkrankung entsteht und auch dafür, wie sie verläuft. Risikofaktoren können das Fortschreiten einer Herzschwäche verstärken und Beschwerden verschlimmern. Einige Faktoren kann man nicht ändern, wie etwa das Alter. Andere jedoch können Sie selbst oder mit ärztlicher Hilfe günstig beeinflussen.
Wichtige Risikofaktoren für eine Herzschwäche und deren Verlauf sind:
-
Bluthochdruck (Hypertonie);
-
verengte Herzkranzgefäße (KHK);
-
Zuckerkrankheit (Diabetes mellitus);
-
Rauchen;
-
übermäßiges Trinken von Alkohol;
-
zu wenig Bewegung;
-
Übergewicht beziehungsweise Fettleibigkeit (Adipositas).
Auch erbliche Veranlagungen sowie bestimmte Medikamente, Verfahren zur Behandlung von Krebserkrankungen und Entzündungen im Körper können das Risiko für eine Herzschwäche erhöhen.
Wodurch entsteht eine Herzschwäche?
Herzschwäche entsteht als Folge anderer Erkrankungen. Bei etwa 8 von 10 Menschen mit Herzschwäche wurde das Herz zuvor durch verengte Herzkranzgefäße (KHK) oder Bluthochdruck geschädigt. Viele Patientinnen und Patienten haben KHK und Bluthochdruck.
Andere Ursachen für Herzschwäche können sein: seltene Erkrankungen des Herzmuskels, angeborene Herzfehler, Herzklappenschäden, Herz-Rhythmus-Störungen, Erkrankungen des Herzbeutels, Blutarmut, Autoimmunkrankheiten oder Missbrauch von Alkohol.
Ist die Ursache eine Erkrankung, die erfolgreich behandelt wird, dann kann man auf diese Weise auch die Herzschwäche günstig beeinflussen.
Herzschwäche als Folge von KHK oder Herzinfarkt
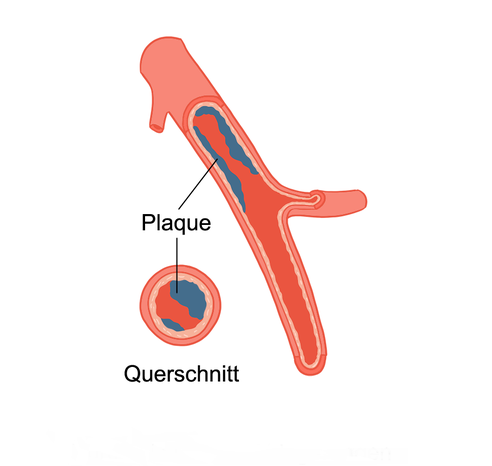
Fachleute bezeichnen eine Erkrankung der Herzkranzgefäße als koronare Herzkrankheit – kurz KHK. Durch krankhafte Ablagerungen in den Innenwänden der Herzkranzgefäße entstehen Engstellen. Diese Gefäßverengung heißt medizinisch Arteriosklerose. Man kann sich die verengten Gefäße wie ein teilweise verstopftes Rohr vorstellen, durch das nun nicht mehr genügend Blut hindurchfließen kann. Durch die Plaque-Ablagerungen wird der Blutfluss verringert.
Abbildung 4: Ablagerungen in einem Blutgefäß
Eine Folge davon ist, dass das Herz nicht mehr ausreichend Sauerstoff bekommt. Besonders bei körperlicher Belastung kann es dann nicht mehr genügend Blut durch den Körper transportieren und es treten Beschwerden auf.
|
Zum Weiterlesen: |
|---|
|
Ausführliche Informationen zum Thema KHK finden Sie in der Patientenleitlinie "Chronische Koronare Herzkrankheit": www.patienten-information.de/patientenleitlinien/khk. |
Eine schwere Folge einer KHK ist ein Herzinfarkt. Bei einem Herzinfarkt wird das Herz plötzlich nicht mehr mit Blut versorgt, weil ein Blutgefäß verstopft. Hält dieser Zustand über mehrere Minuten an, so stirbt der unversorgte Teil des Herzmuskels ab und es entsteht eine Narbe. Dieser Teil kann seine Funktion nicht mehr erfüllen. Das Herz kann nun schlechter pumpen als vor dem Herzinfarkt. Es gelangen weniger Sauerstoff und Nährstoffe in den Körper als benötigt werden. Die Organe können nicht mehr richtig arbeiten. Wie stark sie beeinträchtigt sind, hängt davon ab, wie sehr der Herzmuskel durch den Infarkt geschädigt wurde.
Herzschwäche als Folge von Bluthochdruck
Bei Bluthochdruck muss das Herz gegen einen erhöhten Widerstand im Körperkreislauf pumpen. Es bringt ständig Höchstleistungen. Dadurch nimmt die Muskelmasse des Herzens stark zu oder die Herzhöhlen vergrößern sich. Für einen gewissen Zeitraum gelingt es dem Herzen, mit den erhöhten Anforderungen fertig zu werden und den Körper ausreichend mit Blut zu versorgen. Mit zunehmender Erweiterung der linken Herzkammer wird der Herzmuskel überdehnt und kann die normale Pumpleistung nicht mehr erbringen. Dadurch bleibt zu viel Blut in der Kammer. Es staut sich in der linken Vorkammer und in der Lunge.
Herzschwäche als Folge von Alkohol-Missbrauch
Alkohol schadet den Herzmuskel-Zellen und den Gefäßen. Schon geringe Mengen können den Blutdruck und den Herzschlag erhöhen. Möglicherweise löst Alkohol auch Herz-Rhythmus-Störungen aus. Zudem führt Alkohol zu erhöhten Blutfetten und begünstigt Gefäßverengungen. Da Alkohol viele Kalorien enthält, kann er auch dick machen.
Erkrankte, bei denen die Herzschwäche durch das übermäßige Trinken von Alkohol entstanden ist, können genesen, wenn sie vollständig auf den Alkohol verzichten und die Schädigung nicht zu weit fortgeschritten ist.
-
Herzschwäche – Wenn das Herz zu wenig Blut pumpt
Bei einer Herzschwäche (Herzinsuffizienz) pumpt das Herz nicht genug Blut und der Körper ist nicht ausreichend mit Sauerstoff versorgt. Lesen Sie, wie diese Herzkrankheit entsteht, was Folgen sind und was helfen kann.
-
Herzschwäche – Gemeinsam entscheiden
Im Verlauf dieser dauerhaften Erkrankung müssen Sie immer wieder entscheiden, welche Behandlung für Sie gut geeignet ist. Lassen Sie sich hierbei von Ihrer Ärztin oder Ihrem Arzt unterstützen.
-
Herzschwäche – Bedeutung von seelischen Belastungen
Angststörungen, Depression oder andere seelische Erkrankungen können die Herzschwäche verschlimmern. Es gibt aber gute Möglichkeiten, Ihnen zu helfen.
-
Herzschwäche – Warum Bewegung?
Regelmäßige Bewegung ist für eine gute Behandlung ebenso wichtig wie Medikamente. Sie kann Beschwerden lindern und die Lebenserwartung verbessern. Hier finden Sie verlässliche Anregungen für Ihren Alltag.
-
Herzschwäche – Regelmäßige Gewichtskontrolle?
Für alle Erkrankten ist es ratsam, das Gewicht regelmäßig zu erfassen. So erkennt man, ob sich im Körper Wasser ansammelt. Lassen Sie sich dazu ärztlich beraten.
-
Herzschwäche – Ernährungstipps
Es gelten dieselben Empfehlungen wie für Gesunde. Sie brauchen keine bestimmte Diät. Besprechen Sie mit Ihrer Ärztin oder Ihrem Arzt Ihre Ess- und Trinkgewohnheiten und Ihren Alkoholkonsum.
-
Herzschwäche – Warum Rauchstopp hilft
Warum Rauchen so schädlich bei Herzschwäche ist und wo Sie Hilfe bekommen können, wenn Sie mit dem Rauchen aufhören wollen, erläutert dieses Infoblatt.
-
Herzschwäche – Wichtigste Medikamente-Alt
Wer an Herzschwäche erkrankt ist, bekommt mehrere Medikamente: ACE-Hemmer, Beta-Blocker und Diuretika. Die Mittel können nur richtig wirken, wenn Sie sie regelmäßig und wie ärztlich verordnet einnehmen.
-
Herzschwäche – Vorsicht bei bestimmten Medikamenten-alt
Wer an Herzschwäche erkrankt ist, braucht meist mehrere Medikamente. Es gibt aber eine Reihe von Arzneimitteln, die den Krankheitsverlauf verschlechtern können.
-
Herzschwäche – Empfohlene Impfungen- Alt
Infekte der Atemwege wie Grippe oder Lungenentzündung können die Erkrankung verschlechtern. Es gibt Impfungen, die vorbeugend dagegen wirken. Sie werden für Menschen mit Herzschwäche empfohlen.
-
Herzschwäche – Was tun bei erhaltener Pumpfunktion? - alt
Bei dieser Form der Herzschwäche pumpt das Herz noch kräftig, aber es füllt sich nicht mehr ausreichend mit Blut. Es gibt derzeit keine wirksamen Medikamente. Wichtig ist, Begleiterkrankungen zu behandeln und viel Bewegung in den Alltag einzubauen.
-
Herzschwäche – Soll ich mir einen ICD einsetzen lassen?
Sie haben lebensbedrohliche Herz-Rhythmus-Störungen. Überlegen Sie mit Ihrer Ärztin oder Ihrem Arzt, ob ein ICD ("Defibrillator") für Sie hilfreich ist oder mehr Nachteile hat. Dies erklärt Ihnen diese Entscheidungshilfe.
-
Herzschwäche – Leere Batterie: Brauche ich den ICD noch?
Nach einiger Zeit wird bei einem eingesetzten Defibrillator (ICD) ein Batteriewechsel nötig. In diese Entscheidungshilfe erfahren Sie, was Sie vorher bedenken sollten.
-
Herzschwäche – Brauche ich einen CRT-Schrittmacher?
Bei einer Herzschwäche kann manchen Betroffenen ein CRT-Schrittmacher helfen. Lesen Sie in dieser Entscheidungshilfe, wer davon einen Nutzen haben kann und für wen er nicht empfohlen wird.
-
Herzschwäche – CRT-Schrittmacher mit oder ohne Defibrillator?
Es gibt verschiedene Arten von CRT-Schrittmachern. Bevor Sie sich für ein bestimmtes Gerät entscheiden, sollten Sie die Vor- und Nachteile kennen. Dies erklärt Ihnen diese Entscheidungshilfe.
-
Herzschwäche – Begleiterkrankungen
Viele Menschen mit Herzschwäche haben weitere Erkrankungen wie etwa Diabetes. Einige können die Behandlung der Herzschwäche beeinflussen. Wichtig ist, dass eine Ärztin oder ein Arzt die gesamte Behandlung überblickt.
-
Herzschwäche – Darf ich Auto fahren?
Beschwerden wie Schwindel oder Probleme mit der Konzentration können die Fahrtüchtigkeit beeinträchtigen. Besprechen Sie mit Ihrer Ärztin oder Ihrem Arzt, ob Sie mit Ihrer Herzschwäche Auto fahren können oder nicht.
-
Herzschwäche – Notfall erkennen
Ihre Erkrankung kann bedrohliche Folgen wie einen Herzinfarkt haben. Diese Information gibt Ihnen Hinweise, woran Sie einen solchen Notfall erkennen und wie Sie dann am besten reagieren können.
-
Herzschwäche – Information für Angehörige
Hier erhalten Angehörige von Menschen mit Herzschwäche Informationen, wie sie bei der Behandlung helfen können. Zudem finden sie Tipps, wie sie Erkrankte im Alltag unterstützen können.
-
Herzschwäche – Vorsorgevollmacht und Patientenverfügung
Jeder Mensch kann einmal in die Lage geraten, nicht mehr für sich entscheiden zu können. Für diesen Fall können Sie planen, wer für Sie entscheiden soll und wie Sie Ihr Lebensende gestaltet wissen möchten.
-
Herzschwäche – Behandlung am Lebensende
In der letzten Lebensphase verliert eine Behandlung, die sich erst Jahre später günstig auswirkt, an Bedeutung. Nun ist am wichtigsten, Belastungen zu vermeiden und Beschwerden zu lindern.
- Für diese Information haben wir die Nationale VersorgungsLeitlinie (NVL) Chronische Herzinsuffizienz genutzt. Diese ist für Ärztinnen, Ärzte und andere medizinische Fachleute gedacht.
Hier finden Sie unsere Methodendokumente:
Spezielle Angebote für Menschen mit Herzschwäche finden Sie unter den folgenden Adressen:
Deutsche Herzstiftung e. V.
E-Mail: info@herzstiftung.de
Internet: www.herzstiftung.de/selbsthilfegruppen.html
Deutsche Gesellschaft für Prävention und Rehabilitation von Herz-Kreislauferkrankungen e. V. (DGPR)
Unter dieser Adresse erfahren Sie, welche Herzgruppen es in Ihrem Bundesland gibt:
E-Mail: info@dgpr.de
Internet: www.dgpr.de
Deutscher Behindertensportverband e. V. (DBS)
E-Mail: info@dbs-npc.de
Internet: www.dbs-npc.de
Defibrillator (ICD) Deutschland e. V.
Telefon: 06 221 / 87 28 99 4
E-Mail: geschaeftsstelle@defibrillator-deutschland.de
Internet: www.defibrillator-deutschland.de
Deutscher Hospiz- und PalliativVerband e. V.
Telefon: 0 30 / 82 00 7 58-0
E-Mail: info@dhpv.de
Internet: www.dhpv.de
Deutsche Stiftung Organtransplantation
Infotelefon: 0800 90 40 400
Internet: www.dso.de
Wo sich eine Selbsthilfegruppe in Ihrer Nähe befindet, können Sie auch bei der Nationalen Kontakt- und Informationsstelle zur Anregung und Unterstützung von Selbsthilfegruppen (NAKOS) erfragen:
Nationale Kontakt- und Informationsstelle zur Anregung und Unterstützung von Selbsthilfegruppen (NAKOS)
Otto-Suhr-Allee 115
10585 Berlin
Telefon: 030 31018960
Fax: 030 31018970
E-Mail: selbsthilfe@nakos.de
Internet: www.nakos.de



Hinweise und Kommentare
Sie haben Hinweise und Kommentare zu unserem Internetangebot?